专家介绍:

李琳
医学博士,副主任医师,硕士研究生导师
昆明医科大学第一附属医院心内科
云南省康复医学会第二届无创心功能委员会副主任委员;云南省医师协会高血压分会和心衰分会委员;云南省预防医学会慢性病预防与控制分会委员;曾在法国巴黎第十一大学、泰国玛希隆大学附属医院进修学习。
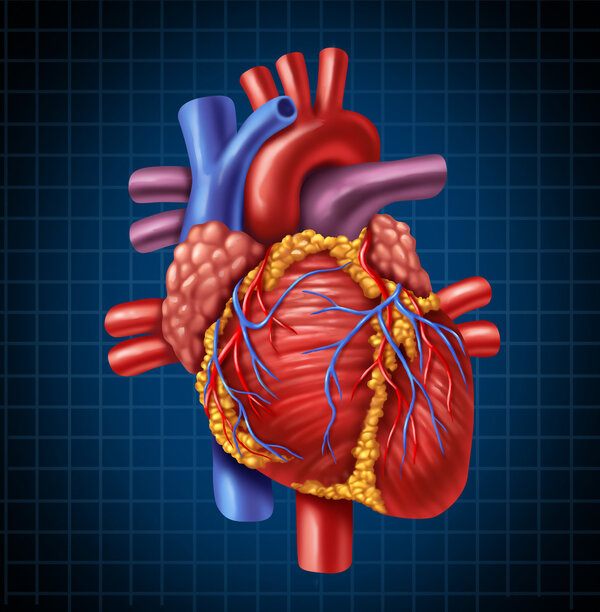
动脉粥样硬化(atherosclerosis)是一组称为动脉硬化的血管病中常见且重要的一种,是最常见和最具有危害性的疾病。以血管内膜形成粥瘤或纤维斑块为特征,在动脉内膜积聚的脂质外观呈黄色粥样。脂质代谢障碍为动脉粥样硬化病变的基础,其特点是受累动脉病变从内膜开始,一般先有脂质和复合糖类积聚、出血及血栓形成,进而纤维组织增生及钙质沉着,并有动脉中层的逐渐蜕变和钙化,导致动脉壁增厚变硬、血管腔狭窄。
动脉粥样硬化主要累及大动脉(弹力型动脉——主动脉及其一级分支)和中等动脉(弹力肌型动脉——冠状动脉、脑动脉等),使动脉壁变硬,管腔狭窄,中膜弹性减弱,并可导致严重的并发症,包括缺血性心脏病、心肌梗死、脑卒中(包括脑梗死和脑出血等)和四肢坏疽等。
【发病情况】
动脉粥样硬化是心脑血管疾病的病理基础,全球每年约有2000万人死于动脉粥样硬化性疾病。随着现代医学药物治疗、手术治疗、介入治疗等方法的不断发展,动脉粥样硬化病死率呈现下降趋势,但死亡总数仍在不断增加。
动脉粥样硬化普遍存在于人群中,不同程度的动脉粥样硬化可以持续数年甚至数十年而不伴随任何临床症状。动脉粥样硬化常累及主动脉、冠状动脉、脑动脉和肾动脉,病程中可以出现动脉粥样斑块破裂、血栓形成、血管管腔狭窄或闭塞,从而使相关器官的血液供应发生障碍。在一定情况下,它会突然以心肌梗死、脑卒中/短暂性脑缺血发作(TIA)、局部组织缺血等不同形式发作,甚至危及生命。动脉粥样硬化所导致的疾病是发展中国家最常见的死亡原因。
【病因和发病机制】
(一)动脉粥样硬化的危险因素
在成年人(>45岁)中,具有下列任何一个或一个以上的动脉粥样硬化危险因素,可定义为动脉粥样硬化风险人群。
1. 脂代谢异常:脂代谢异常是公认的动脉粥样硬化危险因素,主要指血浆总胆固醇和甘油三酯的增高,其中尤其胆固醇起关键作用,低密度脂蛋白(LDL)的氧化修饰是动脉粥样硬化形成的关键启动因素。
2. 高血压:高血压主要通过损伤血管内皮,产生和加速动脉粥样硬化。高血压患者容易出现动脉粥样硬化,出现时间早且程度重,一般好发于血管分叉处和弯曲处。
3. 糖尿病(血糖异常):糖尿病是以高血糖为特征的代谢紊乱性疾病。高胰岛素水平可刺激内皮细胞和平滑肌细胞的生长,而高血糖和胰岛素抵抗可损伤内皮细胞。糖尿病患者血清中富含血管内皮细胞黏附分子,后者参与并促进动脉粥样硬化的形成。
4. 吸烟:吸烟(或烟雾暴露)可增加多种黏附因子的表达,并造成血小板功能障碍,进而破坏血管内皮细胞,诱导平滑肌细胞增生,引起血管舒缩功能障碍,促进动脉粥样硬化的形成。
5. 遗传因素:动脉粥样硬化有家族聚集现象,多种基因均可能促进动脉粥样硬化的形成。家族中一人或多人罹患心脑血管疾病将明显增加其动脉粥样硬化的风险。
6. 年龄:动脉粥样硬化随年龄增长而增加,年龄>45岁脑动脉粥样硬化的发展呈明显上升趋势。
7. 大量饮酒:大量饮酒可促进血小板聚集,影响纤维蛋白原活性,激发血凝过程,增加乙醛对LDL的氧化作用。 此外,大量饮酒亦对于血压有不良影响。
8. 肥胖症、不良饮食习惯:肥胖症(高BMI者)、不良饮食习惯(比如高热量、高脂肪的食物,如肉类或油炸食物)多伴有脂代谢紊乱,从而促进动脉粥样硬化形成。
9. 运动:规律的体育运动可改善内皮功能,降低血压,减轻胰岛素抵抗,改善脂代谢并有助于减轻体重。缺乏规律的有氧运动(有氧运动指每周坚持3次及3次以上,每次至少30min)易导致动脉粥样硬化。
10. 高同型半胱氨酸:高同型半胱氨酸是一种血管损伤性氨基酸,可直接造成血管内皮细胞损伤和血管功能异常,促进动脉粥样硬化的发生和发展。
(二)发病机制
现代医学认为“损伤反应学说”是动脉粥样硬化发病的主要机制。动脉粥样硬化发病机制的主要过程首先是内皮损伤,由于血流动力学发生变化,或者吸烟、高胆固醇血症、血压增高、糖尿病等导致血管内皮的慢性损伤;其次是脂质积聚,这一过程有赖于低密度脂蛋白(LDL)的参与,而高密度脂蛋白(HDL)则能对抗这一病理过程;最后纤维粥样斑块形成。动脉粥样硬化不仅要积极预防,更重要的是早期干预,延缓和阻止病变进展,甚至可使动脉粥样硬化斑块逆转消退。
【临床分期和分类】
(一)临床分期
1. 无症状期(亚临床期) 包括从早期的病理变化到动脉粥样硬化形成,但尚无器官或组织受累的临床表现。
2. 缺血期 由于血管狭窄而产生器官缺血的症状。
3. 坏死期 由于血管内急性血栓形成,使管腔闭塞而产生器官组织坏死的表现。
4. 纤维化期 长期缺血,器官组织纤维化萎缩而引起症状。
(二)临床分类 按受累动脉部位分类,有主动脉及其分支、冠状动脉、颈动脉、脑动脉、肾动脉、肠系膜动脉和四肢动脉硬化等类别。
【临床表现】
主要是有关器官受累后出现的症状。
一般表现可有脑力和体力衰退,触诊桡动脉等体表动脉时可发现变粗、变长、迂曲和变硬。
1. 主动脉粥样硬化:大多数无特异症状,胸部X线检查可发现主动脉结向左上方凸出,有时可见片状或弧状钙质沉着阴影。
2. 冠状动脉粥样硬化:可引起心绞痛、心肌梗死、心肌纤维化等。
3. 脑动脉粥样硬化:脑缺血可引起眩晕、晕厥等症状,脑动脉血栓形成或破裂时引起脑血管意外。
4. 肾动脉粥样硬化:可引起肾萎缩或顽固性高血压,可出现肾动脉血栓形成。
5. 四肢动脉粥样硬化:以下肢较多见,可出现间歇性跛行、下肢疼痛,触诊下肢动脉搏动减弱或消失,动脉完全闭塞可引起坏疽。
【诊断】
动脉粥样硬化早期不容易诊断,高龄患者如检查发现血脂异常,X线、超声及动脉造影发现血管狭窄性或扩张性病变,应首先考虑诊断本病。若发展到相当程度,尤其是器官明显病变时,可结合X线、多普勒超声、CT血管造影、磁共振显像血管造影、动脉造影诊断。
【治疗】
动脉粥样硬化治疗的关键是早期干预危险因素,如吸烟、不平衡膳食、缺乏体力活动、超重和肥胖、血脂异常、高血压、糖尿病等,保护器官免受损害。有关器官受累后,则按照相应疾病的防治指南规范治疗。
(一)一般治疗
1. 合理饮食:饮食总热量不应过高,防止超重。减少饱和脂肪酸和糖类摄入,脂肪摄入限制在20g /d,其中饱和脂肪酸限制在2g /d。增加可溶性纤维的摄入。
2. 坚持适量的体力活动:根据自身情况、活动习惯、心脏功能设定活动强度,循序渐进。
3. 其他方面:合理安排工作及生活。提倡不吸烟,避免二手烟,可饮少量酒。
4. 控制易患因素:糖尿病患者应及时控制血糖,包括饮食控制;高血压患者应给予降压药,使血压降至适当水平;血胆固醇增高者应控制胆固醇,适当给予降脂药物;高同型半胱氨酸血症者,适当补充叶酸。
(二)药物治疗
1. 调节血脂治疗:调节血脂治疗(尤其是他汀治疗)能显著降低血清低密度脂蛋白胆固醇(LDL-C)水平和增高高密度脂蛋白胆固醇(HDL-C)水平,稳定或消退粥样硬化斑块,降低主要不良心血管事件的发病率。
胆固醇在致动脉粥样硬化性心血管疾病(ASCVD)发病中具有至关重要的致病性作用。胆固醇致 ASCVD(包括急性冠状动脉综合征、稳定性冠心病、血运重建术后、缺血性心肌病、缺血性脑卒中、短暂性脑缺血发作、外周动脉粥样硬化病等)的作用机制早已明确,LDL-C在ASCVD发病中起着核心作用,提倡以降低血LDL-C水平来防控ASCVD危险。
调节血脂治疗应将降低LDL-C水平作为首要目标,药物主要为他汀类药物,不良反应有横纹肌溶解、血转氨酶和肌酸激酶水平升高、胃肠道症状等,其中横纹肌溶解是最危险的不良反应,应警惕。不同ASCVD危险人群降LDL-C的治疗达标值:高危LDL-C<2.6mmol/L,极高危<1.8mmol/L。(极高危:ASCVD患者;高危:(1) LDL-C≥4.9mmol /L 或TC≥7.2mmol /L;或(2) 1. 8mmol /L ≤LDL -C<4. 9mmol /L且年龄≥40岁的糖尿病患者。)
2. 抗血小板治疗:抗血小板治疗可以抗血小板黏附和聚集,防止血栓形成,有助于防止血管阻塞性病变的发展,用于预防冠心病和脑动脉血栓栓塞。如阿司匹林、氯吡格雷、替格瑞洛等,不良反应主要为消化道症状和出血。
3. 抗凝和溶栓治疗:对动脉内形成血栓导致管腔狭窄或阻塞者,可用溶栓药物,如尿激酶、链激酶、重组组织型纤溶酶原激活剂等,继而用抗凝药物或新型口服抗凝药物,抗凝药物的选择应根据缺血和出血事件的风险及治疗策略选择,常用药物有肝素、低分子肝素、达比加群、利伐沙班等。
4. 扩血管治疗:扩血管治疗可解除血管痉挛和促进侧支循环。冠心病心绞痛时应用血管扩张药,主要为硝酸酯制剂和长效钙离子通道阻断药,不仅能扩张冠状动脉,改善心肌供血,还能扩张外周血管,减轻心脏负荷,主要不良反应有低血压、心率增快等;另外,应用β受体阻滞剂能降低心肌耗氧量,从而预防和减少心绞痛发作。
5. 抗氧化治疗:氧化低密度脂蛋白(ox-LDL)是LDL的氧化产物,ox-LDL能够以多种途径促进动脉粥样硬化的发生和发展。抗氧化治疗可延缓LDL氧化,改善内皮细胞及平滑肌细胞的功能,抑制病变的发展,但是其有效性及安全性尚需进一步研究,药物包括维生素C、维生素E、丙丁酚(普罗布考)等。
6. 抗炎治疗:炎性反应是引起粥样斑块不稳定的关键因素,抑制炎性反应也在动脉粥样硬化的治疗中占有重要地位,抗炎治疗可阻止血管炎症的发生和发展,改善粥样斑块的稳定性和患者的预后以及相关临床症状。抗炎药物包括他汀类药物、阿司匹林、血管紧张素转换酶抑制剂(ACEI)等。
7. 介入或手术治疗:如患者病变严重,特别是冠状动脉、主动脉、肾动脉和四肢动脉出现明显管腔狭窄或闭塞,可采取介入或手术治疗,如经皮腔内球囊扩张术、支架植入术、旁路移植术等。
【疾病教育管理】
1.患者教育:(1)向患者讲授有关动脉粥样硬化的基本知识;(2)向患者解释治疗目标、控制危险因素的重要性,如何改善生活质量;(3)告知患者,动脉粥样硬化患者冠心病和脑血管疾病死亡的风险高(每年5%~10%),因此,应采取改善生活方式等综合治疗措施。
2.改善生活方式:(1)戒烟:每次随诊时,均应询问吸烟患者或有吸烟史患者的吸烟情况;应帮助患者制定包括药物治疗在内的戒烟方案及计划;对于吸烟或使用其他形式烟草的下肢动脉疾病患者,应当指导其戒烟,并提供生活方式调整及药物治疗方法。(2)控制体质量:目标体质指数为18.5~23.9 kg/m2。(3)提倡适量和有规律的体育运动。(4)饮食上应控制热量、低脂、低盐、低糖,注意补充纤维素和饮水。
3. 控制高血压、糖尿病、高脂血症等危险因素。
【预防】
1. 科学饮食:饮食宜清淡、低盐,粗细粮搭配,多吃水果及富含纤维食物,限制糖、含糖饮料和红肉的摄入,忌肥甘厚腻、暴饮暴食。
2. 适当锻炼:体育活动要循序渐进,不宜勉强做剧烈活动。
3. 生活规律:保持乐观、愉快的情绪,劳逸结合,保证充足睡眠,戒烟限酒。
4. 积极控制危险因素:包括高血压、糖尿病、高脂血症、肥胖症等。
39健康网(www.39.net)专稿,未经书面授权请勿转载。

 39健康网
39健康网 动脉粥样硬化防治
动脉粥样硬化防治 中国科学家首次发现!这一常见的B族维生素或能防治动脉粥样硬化
中国科学家首次发现!这一常见的B族维生素或能防治动脉粥样硬化 如何防治动脉粥样硬化
如何防治动脉粥样硬化 动脉粥样硬化应如何防治
动脉粥样硬化应如何防治 喝山楂干泡水有什么功效
喝山楂干泡水有什么功效 如何防治动脉粥样硬化
如何防治动脉粥样硬化 如何防治动脉粥样硬化
如何防治动脉粥样硬化 动脉粥样硬化的一般防治措施是什么
动脉粥样硬化的一般防治措施是什么 什么时候量血压最准?测右手还是左手?不注意6件事,或等于白测
什么时候量血压最准?测右手还是左手?不注意6件事,或等于白测 怎么办?胰岛素治疗会增加合并心衰的糖尿病患者的死亡风险!
怎么办?胰岛素治疗会增加合并心衰的糖尿病患者的死亡风险! 这几个饮食小技巧能让心脏更健康,很多人都做不到
这几个饮食小技巧能让心脏更健康,很多人都做不到 “偏头痛”其实是血管性疾病!如何才能缓解?
“偏头痛”其实是血管性疾病!如何才能缓解?






















